Инсульт – это острое нарушение кровообращения в головном мозге, которое приводит к повреждению его тканей и нарушению функций организма. В клинике «Med Station» в Москве проводится лечение инсульта, включая диагностику и реабилитацию, с использованием современных технологий. Для консультации и записи на прием можно позвонить по телефону: +7 (495) 128-73-58.

Инсульт - это неотложное состояние
Инсульт развивается вследствие нарушения кровообращения в головном мозге. Мозг управляет всем в нашем теле: движением, речью, памятью, дыханием. Когда участок мозга повреждается, соответствующие функции могут нарушиться — иногда временно, а иногда навсегда. 
Основные типы инсульта – ишемический и геморрагический. Первый возникает из-за закупорки сосуда тромбом или атеросклеротической бляшкой, что приводит к недостаточному кровоснабжению участка мозга. Второй связан с разрывом сосуда, в результате которого происходит кровоизлияние в мозговые ткани.
Инсульт — одна из ведущих причин инвалидности и смертности в мире. Однако при своевременной помощи и лечении можно спасти жизнь и значительно снизить последствия.
Что делать при инсульте?
-
Срочно вызвать скорую помощь.
-
Не давать еду, воду или лекарства — человек может подавиться.
-
Уложить на бок, если есть рвота — чтобы избежать удушья.
-
Не паниковать, не пытаться «отлежаться».
Симптомы инсульта: запомни «УДАР»
Есть простая памятка:
-
У — Улыбка: попросите человека улыбнуться. При инсульте один уголок рта может «провисать».
-
Д — Движение: попросите поднять обе руки. При инсульте одна может «не слушаться».
-
А — Артикуляция: пусть человек скажет простую фразу. Речь может быть невнятной, «смазанной».
-
Р — Решение: если есть хоть один симптом — вызывайте скорую немедленно (112 или 103).
Время — главный фактор. Чем раньше начато лечение, тем выше шансы на спасение и выздоровление.
Причины и факторы риска инсульта
В России более 500 000 случаев инсульта ежегодно. 20% инсультов происходят у людей моложе 50 лет. Смертность от инсульта в России в 4 раза выше, чем в США и Канаде.
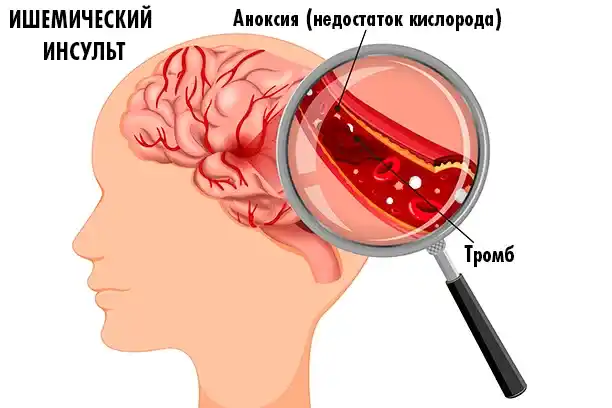
1. Ишемический инсульт (85% случаев)
Происходит, когда сосуд в мозге блокируется (например, тромбом). Кровь не поступает в определённую область мозга — начинается «кислородное голодание».
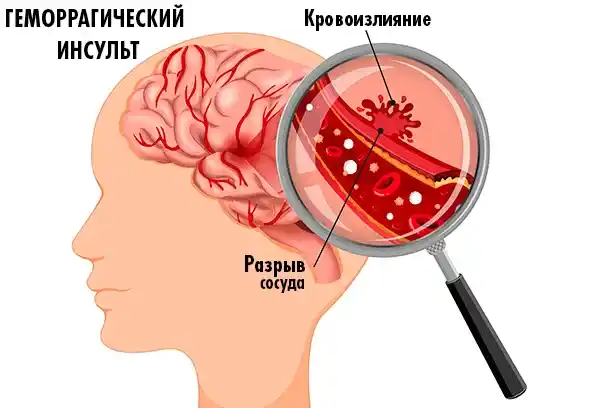
2. Геморрагический инсульт (15%)
Происходит при разрыве сосуда и кровоизлиянии в мозг. Часто связан с высоким давлением или аневризмой.
Есть ещё понятие транзиторной ишемической атаки (ТИА) — это мини-инсульт, симптомы которого проходят за 24 часа. Но он — сигнал тревоги: большой инсульт может произойти в ближайшее время.
Группы и факторы риска
-
Люди старше 55 лет (но инсульт может случиться и в 30).
-
Повышенное артериальное давление.
-
Курение и злоупотребление алкоголем.
-
Сахарный диабет.
-
Повышенный холестерин.
-
Избыточный вес и малоподвижный образ жизни.
-
Стресс и хроническое недосыпание.
Возраст и наследственная предрасположенность также влияют на вероятность развития заболевания. Чаще всего инсульт возникает у людей старше 55 лет, особенно при наличии сопутствующих сердечно-сосудистых нарушений.
У женщин риск увеличивается во время беременности, при приеме гормональных препаратов и в период менопаузы. Лечение инсульта у женщин часто связано с особенностями гормонального фона, что требует внимательного подхода. У мужчин риск выше из-за вредных привычек, таких как злоупотребление алкоголем и курение, что также необходимо учитывать при профилактике.
Важными факторами риска являются малоподвижный образ жизни, хронический стресс и неправильное питание. Эти факторы ослабляют сосуды и ухудшают общее кровообращение, что значительно увеличивает вероятность приступа.
Медицинские факторы
-
Артериальная гипертензия - главный фактор риска.
-
Сердечно-сосудистые заболевания, включая аритмии и ишемическую болезнь сердца.
-
Сахарный диабет и дислипидемия (повышенный уровень холестерина).
Поведенческие и социальные факторы
-
Курение и злоупотребление алкоголем.
-
Малоподвижный образ жизни и неправильное питание.
-
Хронический стресс и депрессия.
-
Одиночество: хроническое чувство одиночества увеличивает риск инсульта на 56%.
-
Продолжительный рабочий день: работа более 55 часов в неделю повышает риск инсульта на 35%.
Симптомы и проявления
Симптомы инсульта проявляются внезапно и зависят от области поражения мозга. Одним из самых частых признаков является резкая слабость или онемение в одной половине тела. Наблюдается нарушение речи, затруднение в произношении слов или полной утратой способности говорить. Нередки расстройства зрения на один или оба глаза, потеря координации и резкое головокружение.
Еще один важный симптом – сильная головная боль, которая не снимается обычными обезболивающими препаратами и сопровождается тошнотой или рвотой. При ишемическом инсульте симптомы могут развиваться постепенно, тогда как при геморрагическом состояние ухудшается очень быстро. Иногда может возникнуть потеря сознания, судороги и резкая слабость в конечностях.
Женщины могут испытывать дополнительные симптомы, такие как одышка, боль в груди или даже сильная усталость, что иногда затрудняет своевременное выявление инсульта. Лечение инсульта у мужчин зачастую начинается быстрее, так как симптомы у них проявляются в классической форме: резкая слабость, нарушение речи и координации.

Диагностика: методы и технологии
Диагностика требует точных и быстрых методов, чтобы определить тип нарушения и масштаб поражения тканей мозга. Для этого применяются следующие технологии:
- Компьютерная томография (КТ) – позволяет исключить кровоизлияние и выявить ишемический инсульт. Это один из первых шагов диагностики при подозрении на инсульт.
- Магнитно-резонансная томография (МРТ) – дает более детализированное изображение головного мозга, позволяя обнаружить мельчайшие изменения в тканях, что особенно важно для диагностики на ранних этапах.
- Ангиография сосудов мозга – используется для оценки состояния сосудов, выявления тромбов или аневризм.
- Допплерография сосудов шеи и головы – ультразвуковой метод, который помогает оценить кровоток в артериях, питающих мозг.
Кроме визуализационных методов, важно проводить лабораторные исследования для оценки свертываемости крови, уровня холестерина и других параметров, влияющих на риск инсульта. Комплексная диагностика помогает установить точный диагноз и разработать оптимальный план терапии.
Лечение инсульта в остром периоде
Начало лечения в первые часы после инсульта направлено на предотвращение дальнейшего повреждения мозга и восстановление кровотока в пораженных участках. В зависимости от типа нарушения применяются различные подходы к лечению. Важность быстрого реагирования трудно переоценить: лечение должно начинаться как можно раньше, так как «золотой час» после появления первых симптомов играет ключевую роль в исходе болезни.
При ишемическом инсульте главной задачей лечения является устранение тромба, который перекрывает кровообращение. Применяются тромболитические препараты, растворяющие тромб и восстанавливающие нормальный кровоток к участкам мозга. Чем быстрее начато лечение ишемического инсульта, тем выше вероятность предотвращения необратимого повреждения тканей. В некоторых случаях, если тромболизис не приносит результата или если состояние критическое, применяются эндоваскулярные процедуры. Эти процедуры включают механическое удаление тромба с помощью устройств, которые вводятся через сосуды.
Помощь при кровоизлиянии в мозг направлена на остановку кровотечения и снижение давления внутри черепа. Препараты для контроля артериального давления применяются с целью предотвращения дальнейшего разрыва сосуда. В сложных случаях требуется хирургическое вмешательство, которое проводится для удаления скопившейся крови и восстановления целостности сосудов. Оперативное лечение предотвратит дальнейшее давление на мозговые структуры и уменьшит риски дальнейших осложнений.
Нейропротективные препараты, которые используются как для лечения ишемического инсульта, так и при кровоизлиянии в мозг, играют важную роль в защите нервных клеток от гибели. Эти медикаменты направлены на снижение уровня повреждений клеток мозга в остром периоде. Назначают препараты, которые улучшат обмен веществ в мозге и ускорят процесс восстановления поврежденных клеток.
Лечение после инсульта требует постоянного мониторинга состояния в условиях реанимации. Контроль дыхательных функций, артериального давления и уровня кислорода в крови обеспечивает стабилизацию состояния и минимизирует риск повторных эпизодов. Медицинские бригады обеспечивают круглосуточное наблюдение, чтобы быстро реагировать на любые изменения, что особенно важно в первые 72 часа.
Реабилитация: этапы и программы
Реабилитация начинается сразу после стабилизации состояния и может продолжаться несколько месяцев или лет, в зависимости от тяжести повреждений. Первый этап проходит в стационаре и направлен на восстановление основных двигательных функций. Перенесшие инсульт в рамках лечения и реабилитации учатся заново ходить, двигаться, координировать движения.

Второй этап реабилитации включает восстановление речи, когнитивных функций и мелкой моторики. Программы восстановления разрабатываются с учетом состояния больного. Лечение после инсульта на данном этапе направлено на улучшение общего состояния и минимизацию остаточных нарушений.
Долгосрочная поддерживающая реабилитация продолжается дома. Назначаются упражнения, которые поддерживают мышечный тонус и улучшают координацию. Постоянный контроль со стороны врача позволяет корректировать программу лечения и следить за прогрессом.
Реабилитационное лечение включает физиотерапию, массажи, водные процедуры и занятия с логопедом, которые возвращают речь и улучшают память.
Соответственно, основные меры реабилитации это:
-
ЛФК и массаж.
-
Логопед и психолог.
-
Медикаментозное лечение.
-
Поддержка близких и позитивный настрой.
Профилактика рецидивов и рекомендации по образу жизни
Профилактика рецидивов инсульта требует постоянного контроля факторов риска. В первую очередь важно поддерживать нормальное артериальное давление и уровень сахара в крови. Люди, перенесшие инсульт, должны соблюдать диету с низким содержанием соли и насыщенных жиров.
Рацион, богатый овощами, фруктами, нежирными белками и полезными жирами, улучшает состояние сосудов и снижает риск рецидива. Лечение артериальной гипертензии — важная мера профилактики.
Как предотвратить инсульт?
-
Контролируйте давление.
-
Откажитесь от курения и алкоголя.
-
Следите за весом и уровнем сахара.
-
Больше двигайтесь.
-
Спите не меньше 7 часов в сутки.
-
Регулярно проходите медосмотры.
-
Занимайтесь лечением сопутствующих заболеваний.
Регулярные физические нагрузки, такие как ходьба или плавание, способствуют улучшению кровообращения и поддержанию мышечного тонуса. Физическая активность должна быть умеренной и согласована с врачом.
Отказ от курения и снижение потребления алкоголя также играют важную роль в профилактике повторных инсультов. Курение увеличивает риск образования тромбов, а злоупотребление алкоголем способствует повышению артериального давления.
Рекомендуется избегать стресса и следить за психоэмоциональным состоянием. Важно обеспечивать полноценный сон и регулярный отдых, чтобы минимизировать нагрузку на организм. Наши врачи всегда готовы прийти на помощь, вызов кардиолога на дом, терапевта, невролога при тревожных признаках с возможностью проведения процедур на дому служит важным преимуществом в контроле здоровья.
Почему выбирают нашу клинику?
Нам доверяют по ряду причин:
- Комплексный подход: начиная с диагностики, назначения лечения и до полного восстановления: мы сопровождаем на каждом этапе.
- Современные технологии: клиника использует передовые методы диагностики и лечения, что позволяет точно и своевременно оценивать состояние больных.
- Опытные врачи: в нашем центре работают специалисты с опытом от 5 лет в области лечения инсульта и реабилитации после него.
- Индивидуальные программы восстановления: реабилитация подбирается с учетом особенностей каждого, что ускоряет восстановление.
- Комфортные условия стационара: больные проходят лечение и реабилитацию в условиях, способствующих быстрому выздоровлению.
Каждый получает необходимое медицинское лечение, чтобы вернуть здоровье и предотвратить осложнения.
Мнение эксперта
«Лечение инсульта головного мозга – это многогранный процесс, включающий как неотложную помощь в первые часы после развития заболевания, так и длительную реабилитацию. Главным моментом является своевременная диагностика и начало лечения в остром периоде, что значительно увеличивает шансы на жизнь и восстановление. Важно не только получать необходимое лечение, но и придерживаться всех рекомендаций по образу жизни для профилактики повторных случаев. В нашей клинике применяются современные методы и технологии, что помогает достичь положительных результатов на каждом этапе лечения.»